Le virus du papillome humain (VPH) attaque les cellules épithéliales et possède un diamètre de particules de 55 nm. Une particularité est la prolifération de l'épithélium de la peau et des muqueuses. Au stade initial, l'agent pathogène attaque généralement les cellules basales de l'épithélium et les pénètre par microtraumatisme. Les papillomes localisés se retrouvent le plus souvent sur la peau du cou, des aisselles, de l'aine et des organes génitaux (le plus souvent), de la muqueuse buccale et du nasopharynx.
Ce virus peut persister plusieurs années sans symptômes. Des méthodes de microscopie électronique ou d'hybridation moléculaire sont utilisées pour détecter le VPH.
Types de virus du papillome humain
Chez l'homme, il existe le VPH, qui affecte les muqueuses et la peau. Parmi la variété des virus du papillome, on distingue les types à risque oncogène faible et élevé. Il a été prouvé que les propriétés oncogènes sont associées à la capacité d'intégrer l'ADN dans le génome des cellules humaines.
Le virus est activé dans 10 à 20 % des cas. Selon le type, des modifications bénignes ou malignes peuvent survenir. Certains HPV ne sont pas oncogènes. Elles conduisent au développement de verrues et de verrues génitales. Les plus courants sont les HPV 6 et 11.
Les oncogènes du VPH comportent un risque élevé de développer des lésions cancéreuses, notamment au niveau du col de l'utérus ou de l'anus. Les HPV 16 et 18 ainsi que 5 et 8 sont plus fréquents sur la peau et peuvent conduire au cancer de la peau. Le type de cancer le plus connu causé par le VPH est le cancer du col de l’utérus. Mais les hommes peuvent aussi être infectés par le virus du papillome, qui, dans le pire des cas, provoque un cancer du pénis ou de l'anus.
Les femmes sont souvent confrontées au VPH 16 - il s'agit d'une forme dans laquelle on observe un parasitisme introsomal, c'est-à-dire en dehors du chromosome cellulaire (bénin). Le VPH 18 présente un risque élevé de développer un cancer - des tumeurs initialement bénignes se forment, qui, après un certain temps, dégénèrent en cancer. Dans ce cas, les virions ont des tailles minuscules (jusqu'à 30 nm).
- néoplasmes du col de l'utérus;
- oncologie invasive ou préinvasive ;
- Verrues génitales des voies urinaires et des organes génitaux.
Caractéristiques de l'infection

Le virus du papillome humain est très contagieux. La transmission se produit généralement par contact direct de peau à peau ou de muqueuse à muqueuse avec une personne infectée. L’infection génitale survient le plus souvent lors de rapports sexuels vaginaux ou oraux. Un grand nombre de partenaires sexuels ou d'autres infections sexuellement transmissibles (IST) augmentent le risque. Une transmission indirecte par des objets, des vêtements ou de la literie contaminés est également possible, mais plutôt rare.
Dans 7 % des cas, la transmission du virus de la mère à l'enfant peut survenir lors de l'accouchement si l'infection est active. Si vous êtes infecté par le VPH 16 ou 18, le risque augmente jusqu'à 40 %.

En pénétrant dans l'épithélium et en violant son intégrité, l'infection à papillomavirus favorise la croissance de la couche inférieure de cellules épithéliales sous forme de condylomes ou de verrues. Cette forme de la maladie est contagieuse et se propage rapidement aux autres. Les verrues et les condylomes ne provoquent généralement pas de métastases et disparaissent souvent spontanément.
Symptômes du VPH
La période d'incubation peut aller jusqu'à 9 mois (en moyenne 3 mois). Le VPH peut être présent dans l’organisme sans aucun symptôme évident. Le virus peut passer inaperçu pendant des mois, voire des années. Même à ce stade, c’est contagieux.
Les verrues cutanées apparaissent généralement en groupes et augmentent en nombre lorsqu'on les gratte. Les deux formes de papillomes les plus courantes sont soit grisâtres, dures, surélevées avec une surface brisée (verrue vulgaire), soit plates et rougeâtres (verrue plate). Les verrues à pointes apparaissent sur la plante des pieds ou sur les talons, se développent vers l'intérieur et sont donc souvent douloureuses.
- Verrues génitales. Nodules pâles ou rougeâtres qui apparaissent souvent en groupes et apparaissent sur les lèvres, le vagin, le pénis, l'urètre, le canal anal et le rectum. Ils sont très contagieux.
- Condylomes plats. Ils apparaissent sous forme de nodules plats et surviennent principalement sur les organes génitaux féminins. Ils augmentent le risque de développer un cancer.
- Condylomes géants (tumeurs de Buschke-Levenshtein). Ils se transforment en énormes formations et détruisent les tissus environnants. Dans de rares cas, ils peuvent dégénérer et conduire à un carcinome épidermoïde.
Une infection des muqueuses des voies respiratoires supérieures est également possible. La conjonctive des yeux peut être affectée, entraînant des excroissances pédonculées roses.
Il est plus difficile de reconnaître une évolution asymptomatique, que le médecin ne peut détecter qu'à l'aide d'outils tels que l'acide acétique (qui provoque une décoloration des verrues) ou un microscope.
De plus, le virus peut coloniser les cellules sans provoquer de modifications tissulaires. On parle alors d’infection latente, c’est-à-dire la présence d’agents pathogènes mais aucun symptôme. Après l’infection, cette phase peut durer de plusieurs semaines à plusieurs mois.
Conséquences possibles
Lors d'une infection, les virus pénètrent dans les cellules de la peau et des tissus des muqueuses, s'installent au cœur des structures cellulaires et s'y multiplient. En règle générale, ces infections au VPH passent inaperçues et guérissent d’elles-mêmes sans conséquences, car le système immunitaire combat avec succès l’agent pathogène.
Cependant, certains types de VPH provoquent des modifications cutanées appelées excroissances. Les formes possibles sont les verrues génitales ou les condylomes et papillomes, qui peuvent toucher par exemple le visage, les bras ou les jambes.
Les modifications tissulaires qui en résultent sont généralement bénignes, mais peuvent également dégénérer et conduire au cancer. Par exemple, le cancer peut survenir des décennies après une infection au VPH. Des cancers des organes génitaux externes de la femme (cancer de la vulve et du vagin), du cancer de l'anus, du pénis et du cancer de la bouche et de la gorge (tumeurs de la tête et du cou) sont également possibles.
Établir le diagnostic

Dans le cadre des visites préventives chez le gynécologue, les femmes sont testées pour l'infection au VPH. Lors d'un examen gynécologique, un frottis est réalisé au niveau de la muqueuse cervicale ; c'est ce qu'on appelle un test de Papanicolaou (examen cytologique). Le matériau résultant est examiné pour détecter les modifications tissulaires afin de déterminer les conditions précancéreuses.
En outre, un test HPV peut être effectué, dans lequel le matériel cellulaire provenant d'un écouvillon de muqueuse ou d'un échantillon de tissu est examiné en laboratoire pour détecter la présence de certains virus. Cependant, cela prouve seulement que la zone touchée est infectée, mais ne dit pas si des modifications tissulaires se sont produites. Un test HPV est donc particulièrement utile en combinaison avec un test Pap et peut aider à détecter des lésions précancéreuses à un stade précoce.
Si le test est positif, il n’y a pas lieu de s’inquiéter car les infections ne conduisent pas toujours au cancer. Afin de détecter à un stade précoce les modifications tissulaires, des examens réguliers sont recommandés. À l’inverse, un résultat de test négatif ne permet pas de savoir s’il y a eu une infection dans le passé que l’organisme a combattu avec succès.
Il n'existe pas d'examen préventif pour les hommes lorsque le test est effectué régulièrement. S'il existe un cancer sous-jacent, un examen de la tumeur peut déterminer si le cancer est causé par une infection au VPH.
Des méthodes ADN spéciales sont également utilisées dans les diagnostics en laboratoire, comme la PCR en temps réel. Les verrues anogénitales, causées par les HPV de types 6 et 11, sont facilement détectées lors d'un examen pelvien.
Comment guérir le virus du papillome humain

Dans la plupart des cas, la maladie ne nécessite pas de traitement car elle disparaît d’elle-même et les virus ne sont plus détectables. Cependant, si ce n’est pas le cas, l’infection peut durer plus longtemps et durer des mois ou des années.
À ce jour, il n'existe aucune méthode d'influence systémique sur ce virus qui pourrait le détruire complètement. Cependant, le traitement des verrues existantes réduit le nombre de virus, de sorte que dans de nombreux cas, le système immunitaire peut combattre et éliminer les virus restants. Dans certains cas, les agents pathogènes survivent et peuvent provoquer à plusieurs reprises les symptômes de la maladie.
- Les verrues plantaires et génitales peuvent être traitées avec des médicaments contenant de l'acide salicylique topique.
- La cryothérapie est également une méthode couramment utilisée pour le VPH. Dans ce cas, la verrue est brûlée avec du froid et de l’azote liquide.
- Le laser ou l'électrocautère sont des méthodes également utilisées.
Le cancer causé par le VPH est beaucoup plus difficile à traiter. Dans le cas du cancer du col de l'utérus, il est souvent conseillé d'enlever l'utérus ou la partie supérieure du vagin et les ovaires. Cela peut être complété par une radiothérapie pour éliminer la possibilité d'une rechute. Les autres cancers causés par le VPH sont le plus souvent traités avec des thérapies ciblées telles que la radiothérapie ou la chimiothérapie.
Il convient de garder à l'esprit que la chirurgie n'est pas une solution radicale, mais résout seulement un problème esthétique, car après l'ablation, le virus peut rester dans les tissus environnants et les condylomes peuvent réapparaître.
Prévention des infections
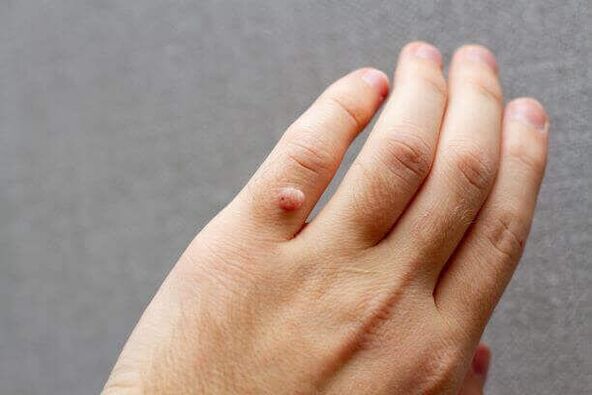
Il existe deux vaccinations : une vaccination bivalente contre les HPV 16 et 18 et une vaccination quadrivalente contre les HPV 6, 11, 16 et 18. La vaccination est recommandée pour toutes les jeunes filles de 14 ans et plus.
Une vaccination ne protège pas contre tous les types de VPH. Il est donc conseillé à toutes les femmes âgées de 25 à 65 ans de subir régulièrement des frottis, même si elles ont été vaccinées.
La détection rapide et l'élimination complète des condylomes réduisent le risque de maladie. L’efficacité de l’utilisation de préservatifs pour se protéger contre la transmission d’infections peut réduire considérablement le risque de développer cette maladie. Le moyen le plus prometteur de prévenir et de traiter les premiers stades de la maladie provoquée par cette infection est un vaccin polyvalent spécifique.
Pourquoi les verrues plantaires apparaissent et méthodes de traitement
Les verrues sont des lésions cutanées qui apparaissent sous la forme de formations rondes spéciales dépassant de la surface. Ils sont causés par certains virus.
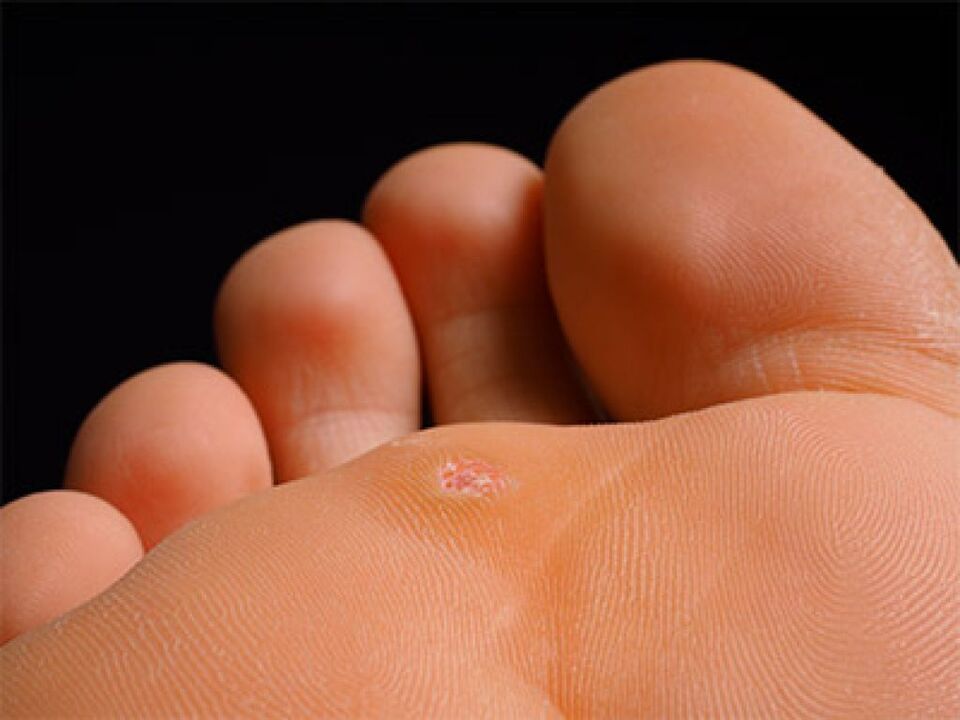
De par leur localisation, ces formations provoquent souvent une gêne physique. Ils récidivent souvent même après le traitement.
Types et raisons
Il existe de nombreux types de verrues ; ils sont classés selon un certain nombre de caractéristiques :
- Simplement. Ils apparaissent sur les parties exposées du corps, les bras, les jambes, le visage et le cuir chevelu. Ils ne sont généralement pas dangereux, mais ne sont pas esthétiques et peuvent se multiplier rapidement et affecter de vastes zones de peau. Ils sont disposés comme des « familles ».
- Plantaire. Leur localisation se fait exclusivement au niveau des pieds. Provoque une gêne lors de la marche.
La cause principale est l’infection par le virus du papillome humain, qui affecte les muqueuses et la peau.
Virus du papillome humain
C’est l’un des virus les plus répandus sur terre. L'infection peut survenir de différentes manières :
- contact et ménage (par le toucher);
- sexuel (génital, anal, oral-génital) ;
- à la naissance, de la mère à l'enfant.
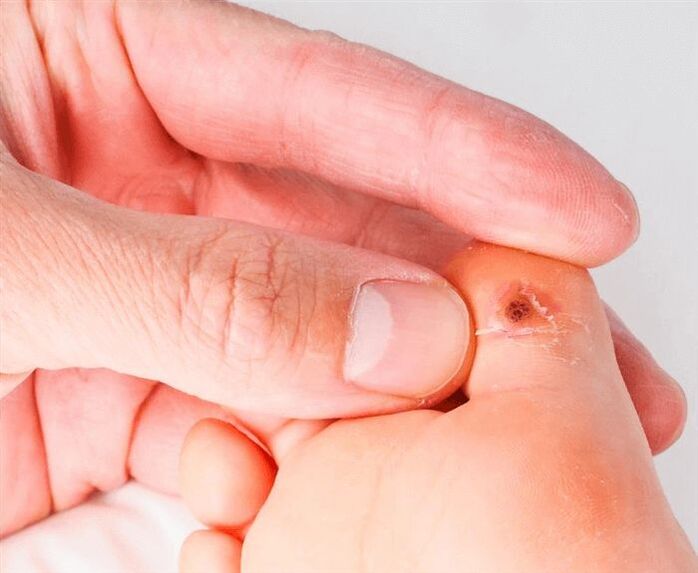
La période de développement de la maladie varie de plusieurs semaines à plusieurs dizaines d'années. Cela s'explique par le fait que le virus peut ne pas se manifester avant longtemps, mais dès que l'immunité s'affaiblit un peu, des excroissances apparaissent immédiatement sur la peau et/ou les muqueuses. Le principal danger de cette maladie est que certains types de VPH ont une forte probabilité de provoquer la formation d'une tumeur maligne (cancer de la peau ou des muqueuses). Pour s'assurer que la maladie n'entraîne pas la formation d'une tumeur, un examen médical et non une automédication est nécessaire.
Symptômes et types de verrues sur le pied
Une verrue plantaire apparaît comme un épaississement semblable à un cal avec une couche de peau cornée. Cela gêne la marche et provoque des douleurs. L'état passif est caractérisé par une reproduction lente qui n'atteint pas la couche cornée de l'épithélium, cette condition ne se manifeste donc pas à l'extérieur.
L'état actif se caractérise par le fait que le virus se développe rapidement et se manifeste par de nombreux symptômes à mesure qu'il remonte vers les couches supérieures de l'épiderme. La verrue plantaire est également appelée verrue plantaire ou verrue du poulet. Le virus pénètre dans la couche externe de la peau par le biais de coupures et d’abrasions lors d’un contact cutané :
- Tout d'abord, une petite papule gris jaunâtre avec une surface inégale apparaît.
- Petit à petit, le petit élément devient plus dense et prend une couleur sale.
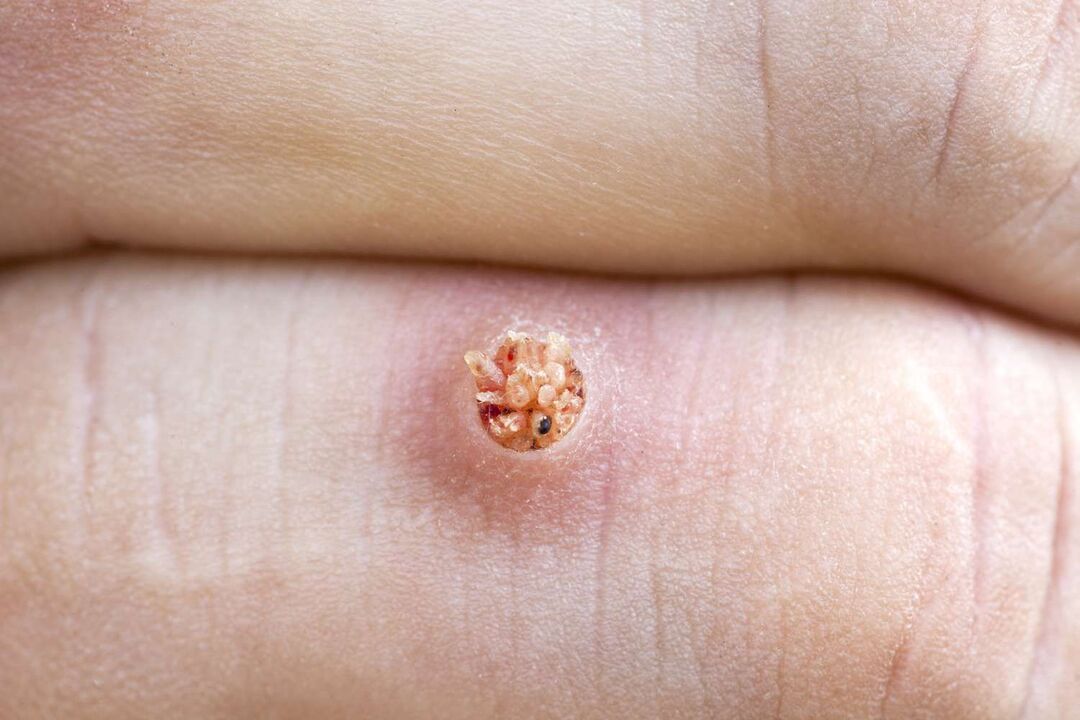
De l'intérieur, une verrue plantaire ressemble à des papilles envahies de différentes tailles avec une teinte rose. Des vaisseaux capillaires supplémentaires s'y forment, ce qui peut entraîner des saignements en cas d'infection verruqueuse.
Suppression des verrues plantaires
Cela vaut la peine de traiter une verrue plantaire si :
- Il y a des sensations douloureuses.
- La verrue saigne.
- Il y avait des taches dessus.
- La verrue grossit rapidement.
Il existe de nombreuses méthodes de traitement. L'un d'eux est la cryodestruction. Le but de la méthode est d'exposer la verrue à l'azote liquide à une température de moins 196 degrés. La zone touchée par le virus est gelée et la verrue est retirée.
La méthode d'exposition habituelle et agressive est utilisée. La méthode agressive consiste à appliquer de l'azote pendant quelques secondes de plus, mais cette méthode est plus douloureuse. Il est important de noter que si une verrue apparaît et persiste plus de six mois, l'efficacité de la cryodestruction diminue fortement et, par conséquent, l'importance d'une telle opération disparaît également.
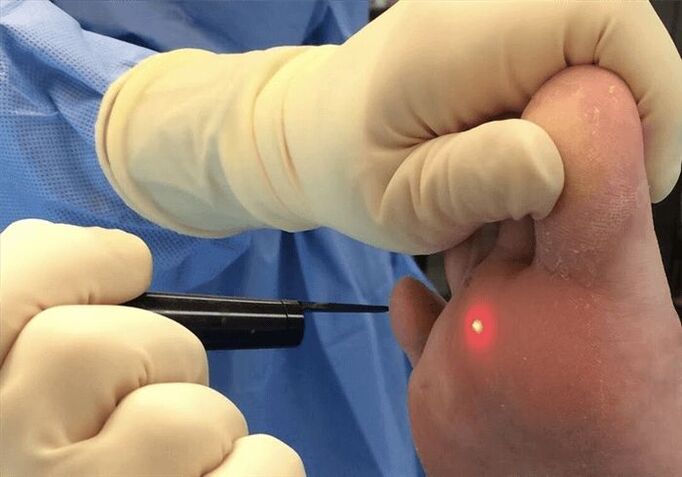
Après avoir retiré une verrue plantaire avec de l'azote liquide, vous devez suivre quelques recommandations :
- l'ampoule restant à l'emplacement de la verrue ne peut pas être ouverte ;
- Pour éviter les dommages mécaniques, utilisez un pansement stérile au lieu d'un pansement.
- Traitez la zone affectée avec de l'alcool salicylique à 2 % deux fois par jour ;
- Essayez d'empêcher l'eau de pénétrer dans la zone affectée.
Une autre méthode est la coagulation au laser. C’est l’une des méthodes d’élimination des verrues les plus courantes. La plupart des systèmes laser sont équipés d'un système de refroidissement spécial. L’intervention se déroule donc avec un minimum d’inconfort et ne permet pas d’inflammation car le laser possède des propriétés antiseptiques. De plus, c'est une méthode sans contact.
Il existe plusieurs possibilités :
- Laser au dioxyde de carbone (CO2). Dans ce cas, le traitement est réalisé à l’aide de lumière infrarouge. La méthode est efficace à 70 %, mais l’inconvénient est que les tissus sains peuvent également être endommagés.
- Laser Erbium. Cette méthode de traitement utilise une longueur d’onde plus courte, réduisant ainsi le risque de cicatrices après la chirurgie. L'efficacité est généralement de 75 %.
- Laser à colorant pulsé. Cette méthode d'exposition provoque une destruction primaire des capillaires dilatés de la verrue et une stimulation du système immunitaire, ce qui contribue à une cicatrisation efficace. L'efficacité du traitement est d'environ 95%.
Après le traitement au laser, une croûte se forme sur la zone touchée, qui disparaît d'elle-même en sept à dix jours. Les recommandations pour cette méthode de traitement sont les mêmes qu'après exposition à l'azote : éviter les dommages mécaniques et les infiltrations d'eau.
La prochaine option pour éliminer les verrues est l’électrocoagulation. Un courant haute fréquence est fourni à la verrue. Le traitement est réalisé sous anesthésie locale. Lorsqu’une verrue est exposée à des températures élevées, les cellules affectées par le virus du papillome s’évaporent. Un autre avantage de cette méthode est qu’elle prévient les saignements en cautérisant les vaisseaux sanguins. Après l'opération, une croûte se forme sur la zone cutanée touchée, qui disparaît en 7 à 10 jours.
Une verrue plantaire peut être traitée par chirurgie directe. Dans ce cas, l’excision est réalisée sous anesthésie locale puis des sutures sont appliquées. Après l'opération, le médecin vous prescrira certaines recommandations. Par conséquent, il est recommandé d'empêcher l'eau et le savon de pénétrer dans la zone touchée, de ne pas arracher la croûte qui en résulte et de traiter la zone touchée avec un antiseptique au cours des 7 à 10 premiers jours.
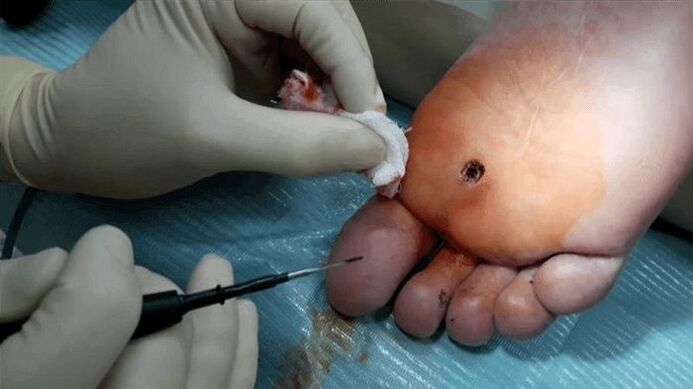
Il existe certaines contre-indications pour chaque type de chirurgie. Par conséquent, l’opération ne peut pas être effectuée dans les cas suivants :
- Grossesse;
- diabète sucré;
- tumeurs malignes dans le corps;
- infection et inflammation autour de la verrue ;
- exacerbation de l'herpès;
- haute température.
Si votre tension artérielle est élevée, l’intervention doit également être reportée.
Traiter les verrues sans chirurgie

Les gens se demandent souvent comment enlever une verrue plantaire sans chirurgie. Pour cela, vous pouvez utiliser des pommades et des solutions pharmaceutiques.
Fondamentalement, ces onguents ont les effets suivants :
- anti-inflammatoire;
- Antiseptique;
- immunomodulateur;
- antiviral;
- antifongique.
De plus, il peut contenir de la vitamine E, qui a également un effet positif sur le traitement, car les vitamines renforcent généralement l'organisme et réduisent le risque de rechute.
Il est important que ces produits soient utilisés sur les verrues plantaires simples et plates. Si des effets secondaires apparaissent, il est nécessaire de laver le médicament abondamment à l'eau tiède et de consulter immédiatement un médecin.
Il est donc possible de guérir les verrues, il existe de nombreuses façons de le faire, mais il ne faut pas le faire sans consulter au préalable un médecin afin de ne pas nuire à votre santé. De plus, l'automédication est strictement interdite si le médecin traitant prescrit des contre-indications.
Traitement des papillomes sur le corps
Méthodes matérielles
Les méthodes matérielles modernes de traitement des papillomes permettent de s'en débarrasser et d'empêcher le développement d'une rechute de la maladie. Les méthodes les plus couramment utilisées sont :
- La cryodestruction est la destruction des excroissances en les exposant à de basses températures.
- L'électrocoagulation est la cautérisation des formations à l'aide d'un courant électrique dont l'intensité et la fréquence sont choisies en fonction de la taille, du type et de la densité du papillome.
- Retrait au laser. Le type d'effet ressort clairement du nom. La procédure ne dure pas plus de 15 minutes et aide à se débarrasser pour toujours des excroissances désagréables.
Médicament
Les médicaments utilisés comprennent la chélidoine, l'huile de ricin, le crayon de lapis, les préparations Sani Skin et Dermavit.
Ils montrent une efficacité variable et n’empêchent pas les rechutes de la maladie. Le principal inconvénient du traitement médicamenteux des papillomes est le développement fréquent de réactions allergiques.
Prévention des papillomes
Pour éviter l'apparition de excroissances et d'infections par le virus du papillome humain, vous devez :
- Utilisez des contraceptifs barrières pendant les rapports sexuels.
- Respectez les règles d'hygiène personnelle et utilisez uniquement des serviettes individuelles, du savon et une brosse à dents.
- Lorsque vous visitez les piscines publiques, n'oubliez pas de porter des chaussures en caoutchouc.
De plus, vous devez normaliser votre routine quotidienne, avoir une alimentation équilibrée, abandonner les mauvaises habitudes et éviter les situations stressantes. Ces facteurs ne sont pas à l'origine de la maladie, mais peuvent déclencher son développement si le virus est déjà présent dans l'organisme.













































































